膵がん
膵がんとは
膵臓は、消化酵素を分泌したり、インスリンなどのホルモンを分泌し血糖を調節する働きをしています。膵がんの85%は膵管から発生します。膵臓は内臓の中でも奥にあるため、がんになっても症状が出にくく、診断と治療の非常に難しいがんです。膵臓の周りを取り囲む障壁がないため、がんが広がってから見つかることが多く、診断時に手術できるのはわずか約20%です。また切除しても再発率が高く術後の5年生存率は20-40%と不良です。10~20mmの大きさで見つけた場合は50%、10mm以下の大きさで見つけた場合は80%以上で治ることされています。しかし、その発見率は、10~20mmの大きさで5%、10mm以下に至っては1%弱にすぎません。また、60歳頃から増え、高齢化社会の進行とともに増加しています。
特定の原因はありませんが、遺伝子変異が膵がんの発生に強く関与していることが明らかになっています。慢性膵炎、糖尿病、膵管内乳頭粘液性腫瘍(IPMN)、膵嚢胞、膵臓がんの家族歴、大量飲酒、喫煙、肥満などは危険因子です。
進行に伴ってがんの根が深くなると、十二指腸や胆管(胆汁の流れ道)に浸潤したり、腹腔内にちらばったり(腹膜転移、腹水)、リンパ節や肝臓・肺などに転移します。膵がんの進行度(ステージ)は大きさ、前方、後方、大きな静脈(門脈)、大きな動脈、十二指腸、胆管などへの浸潤、リンパ節転移、遠隔転移などの有無により規定されます。
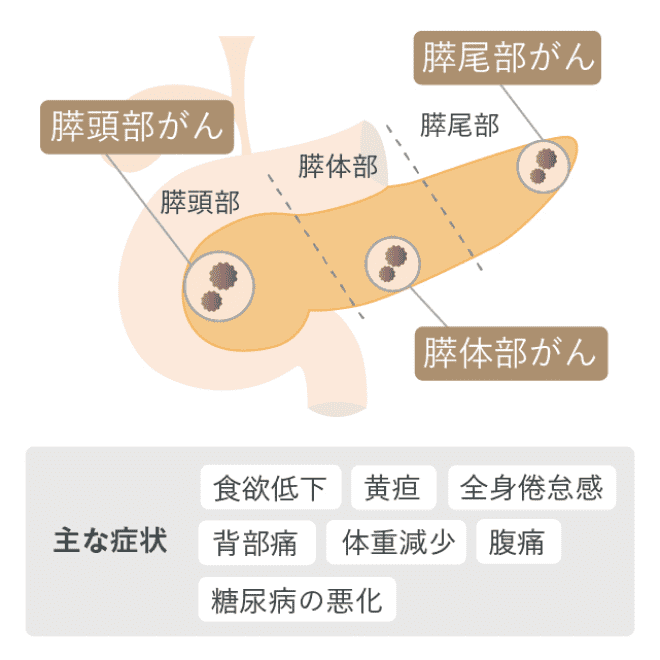
膵がんの症状
初期には無症状なことが多いと思われていますが、20mm以下の膵がんの80%以上は、以下の何らかの症状を認めるとされています。
- 腹痛・おなかの張り
- 黄疸(皮膚や目が黄色くなる)
- 腰や背中の痛み
- 体重減少
- おなかの張り
- 吐き気・食欲不振
- 急な糖尿病の発症や悪化
膵がんの検査方法
| 内視鏡検査 | 内視鏡的逆行性胆管膵管造影法(ERCP)は、膵管・胆管に細い管を挿入し、造影剤を注入して膵管・胆管像を撮る方法です。膵がんの多くは膵管に変化がみられ、正常な膵管像を呈する膵がんはわずか3%といわれています。また、膵頭部に発生した膵がんでは胆管に影響を及ぼすため、膵管・胆管の像が得られるERCPは高い診断能を有します。同時に膵液の細胞検査を行います。 超音波内視鏡は、内視鏡を挿入し胃や十二指腸から超音波で腫瘍を観察し(EUS)、消化管内から針を刺して組織を採取する(FNA)方法です。EUS-FNAは、1cm以下の小さな膵がんを早期発見し得る検査で、正診率は76~93%と報告されています。 |
|---|---|
| 腹部超音波検査 | 簡便で安全かつ有用な検査です。がんの部分は低エコーとして描出され、膵管・胆管拡張、リンパ節や肝臓への転移等の有無を調べます。脂肪や消化管ガスの多い人では、膵臓すべてが描出されないため、超音波検査による膵がんの検出率は高くはありません。 |
| CT・MRI検査 | CTは超音波検査に比べ客観性があり、病変の位置、大きさや広がりをみます。造影剤を投与することで病変の血行動態が把握でき、質的診断に有用です。また、肝臓やリンパ節への転移の有無や、動脈や門脈への血管浸潤も把握できます。MRIは、強い磁石で体内の状態を外部から検査する方法です。CT同様に臓器の断層像を撮りますが、CTと異なりX線を使わないので被爆の心配がありません。MRIを用いて膵管・胆管を描出するMRCPは、内視鏡を使わずに低侵襲的に診断できます。強力な磁力を使うため、体内に金属が入っている方や入れ墨の方は、検査できない事もあります。また閉所恐怖症の方も検査困難です。 |
| 血液検査 | 血液中の膵酵素の値を調べます。膵酵素には、アミラーゼ、エラスターゼ1などがあります。膵がんがあると、膵酵素が血液中に漏れ出て、血中膵酵素の値が高くなることがあります。 |
| 腫瘍マーカー | 血液中のCEA、CA19-9、SPan-1、DUPAN-2などを測定します。膵がんの80~90%で、CA19-9が高値を示しますが、基本的にがんの有無やがんがある場所は、腫瘍マーカーの値だけでは分からないため、画像検査など、その他の検査の結果も合わせて判断します。 |
膵がんの治療方法
膵がんの治療には主なものとして外科治療・放射線療法・化学療法(抗がん剤)があります。腫瘍の進行程度と全身状態などを考慮して、これらを組み合わせて治療します。
外科的手術は、がんを含めて膵臓と周囲リンパ節などを切除する方法です。膵がんの治療の中では最も確実な治療法となります。膵がんの位置によって、膵頭十二指腸切除、膵体尾部切除、膵全摘術が行われます。ただし、肝臓に転移を認める場合や、主要な動脈にがんの浸潤を認める場合は手術以外の治療法の対象となります。近年では開腹手術や腹腔鏡手術に加え、ロボット支援下での手術が増加しています。手術ができない進行例などでは、放射線と化学療法(抗がん剤)を利用した治療を行います。手術前に抗がん剤治療を行い、良好な成績が得られたとの報告もあります。
近年、「切除可能性分類」が定義され、「切除可能」、「切除可能境界」、「切除不能」の3つの分類が定められています。特に「切除可能境界」は、がんが主要な血管に広がっているものを指し、個別の状況に合わせた治療が必要になるので、しっかりとした情報収集と主治医からの説明が重要になります。膵がんが発見された場合には、当院では病状と患者さんの背景に合わせ、がんセンターや大学病院をはじめ、適切な施設にご紹介いたします。
膵がんの対策・対処法
がん全般の予防には禁煙、節度のある飲酒、バランスの良い食事、身体活動、適正な体形の維持、感染予防が有効であることが分かっています。発見が難しい病気ですが、少しでも不安があれば積極的に受診することをお勧めします。
