食道胃接合部がん
食道胃接合部がんとは
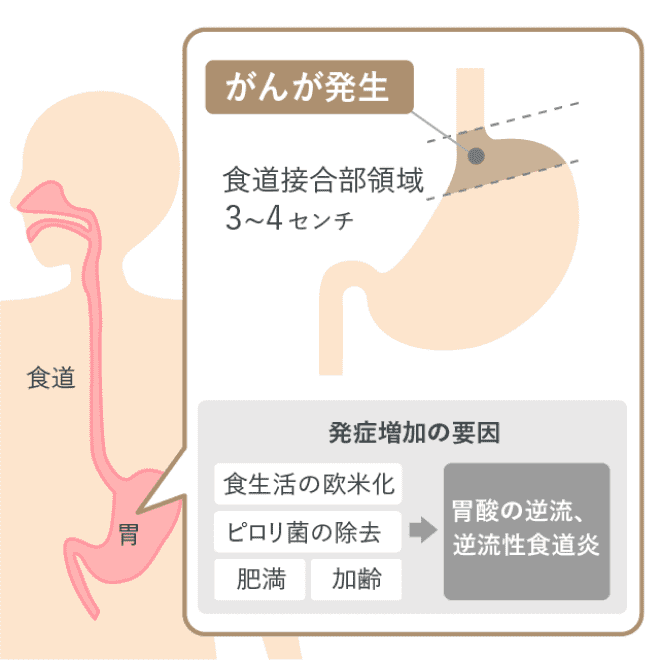
食道と胃の境目を食道胃接合部と呼び、その上下2cmの範囲にがんの中心部があるものを食道胃接合部がんといいます。欧米では比較的多いがんですが、日本でも食事の欧米化に伴い近年増加傾向にあります。原因の一つとして、「逆流性食道炎」や「バレット食道」を背景とした遺伝子異常の蓄積が考えられています。
「逆流性食道炎」や「バレット食道」が発生しやすい主な要因としては、
①肥満・内臓脂肪の増加による腹圧の上昇、②夜遅い食事と食後すぐに寝るような生活、③高齢に伴う食道裂孔(胃の入り口を締め付ける筋肉)の緩み、④ピロリ菌がいないことによって酸度の強い胃液が分泌されること、⑤食道や胃の動きの低下(機能性ディスペプシアなど)、があげられます。
食道と胃は異なる粘膜細胞からできています。食道の粘膜は皮膚と同じ扁平上皮細胞、胃の粘膜は胃酸や粘液を分泌する腺細胞です。食道胃接合部がんには、食道がんの性質に近い「扁平上皮がん」と、胃がんの性質に近い「腺がん」があります。
一昔前は、食道側に病変があれば「食道がん」、胃側に病変があれば「胃がん」に準じて治療されていました。しかし、食道胃接合部周囲はリンパ管が多く張り巡らされているため、頸部・胸部・腹部にリンパ節転移を起こしやすく、今では「食道胃接合部がん」として独立した疾患と考えた診断や治療が重要になっています。
進行に伴ってがんの根が深くなると、横隔膜や心臓、大動脈に浸潤したり、胸腔や腹腔内にちらばったり(胸膜播種、胸水、腹膜播種、腹水)、リンパ節や肝臓・肺などに転移します。そのため、多彩な症状を来たし生活に大きな影響が出ることが多いです。
食道胃接合部がんを早期に発見するためには胃カメラ(上部消化管内視鏡検査)を受ける必要があります。逆流性食道炎が若年者においても増加傾向にあることから、逆流性食道炎を指摘されている方や、体重増加がある方は定期検診をお勧めします。
食道胃接合部がんの症状
早期にはほとんど症状が出ません。
以下の症状が当てはまる方は早めに検査を受けましょう。
- 飲み物が胸にしみる
- 食べ物がつかえる
- 胸焼け、胃がもたれる
- 胸部・背部痛
- 声のかすれ
- 血痰・息苦しさ
食道胃接合部がんの検査方法
| 胃カメラ検査(上部消化管内視鏡検査) | 内視鏡を口や鼻から挿入して、食道から胃、十二指腸を調べます。粘膜の表面だけを可視化する波長を選別して光を当てることで観察します(BLI、NBI検査)。細い血管や表面の構造を詳しく観察することができ、表面にある腫瘍が非常に見えやすくなります。がんが疑われる病変があった場合、生検を行い診断します。詳細は胃カメラ検査の項目をご参照ください。 |
|---|---|
| バリウム検査(X線造影検査) | バリウム溶液を飲んで、食道を通過するタイミングに撮影し、粘膜の様子を観察します。がんが粘膜にあると、微細な凹凸の変化や形態学的に異常な変化を影として見つけ出すことが出来ます。また、狭窄の有無や腫瘍の位置などもわかります。 |
| 腫瘍マーカー | 血液中のSCC、CEA、CA19-9を測定します。がんの有無やがんがある場所は、腫瘍マーカーの値だけでは確定できないため、画像検査など、その他の検査の結果も合わせて判断します。 |
食道胃接合部がんの治療方法
がんの切除が可能な場合は胃カメラによる治療(内視鏡治療)か外科的手術になります。内視鏡治療の適応は原則として粘膜内にとどまる根の浅いがんです。進行すると、外科的手術と抗がん剤を組み合わせた治療が必要になります。外科的手術は、病変の場所と広がりによって大きく異なります。食道側に病変があれば、食道がんと同様に頸部・胸部・腹部にわたる大がかりな手術になります。一方で、胃側に病変があれば、胃全摘や噴門側胃切除(胃の上部を切除する方法)が必要となります。共に吻合方法など難易度の高い手術です。どこまでのリンパ節を取るかなど、施設によっても治療方法が異なっていることが多いため、しっかりとした情報収集と主治医からの説明が重要になります。食道胃接合部がんが発見された場合には、当院では病状と患者さんの背景に合わせ、がんセンターや大学病院をはじめ、適切な施設にご紹介いたします。
食道胃接合部がんの対策・対処法
発症リスクが高くなる40歳を過ぎたら、症状がなくとも一度は胃カメラ検査をすることをお勧めいたします。早期にがんを発見するためにも、胸がしみたり、胸がつかえるなどの症状があるときや、逆流性食道炎や体重増加のある方は、早めに当院にご相談ください。
がん全般の予防には禁煙、節度のある飲酒、バランスの良い食事、適正な体形の維持が有効であるとされています。また、運動などにより、内臓脂肪を減らし、逆流性食道炎を予防していくことが、食道胃接合部がんの予防に効果的であるとされています。
